Theo Geoffrey A. Weinberg, MD, Golisano Children’s Hospital
Đánh giá về mặt y tế Thg7 2020
Nhiễm virut gây suy giảm miễn dịch ở người (HIV) là do retrovirus HIV-1 (và ít phổ biến hơn là do retrovirus HIV-2). Nhiễm trùng dẫn đến suy giảm miễn dịch tiến triển, nhiễm trùng cơ hội và ung thư. Giai đoạn cuối là hội chứng suy giảm miễn dịch mắc phải (AIDS). Chẩn đoán bằng phát hiện các kháng thể virus ở trẻ em > 18 tháng và xét nghiệm khuếch đại acid nucleic của virus (như PCR) ở trẻ em < 18 tháng. Điều trị bằng kết hợp các thuốc kháng virus.
( Xem thêm Nhiễm trùng HIV/AIDS ở người Ở người trưởng thành.)
Lịch sử tự nhiên nói chung và sinh lý bệnh học của nhiễm HIV ở trẻ em cũng tương tự như ở người lớn; tuy nhiên, đường lây nhiễm, biểu hiện lâm sàng và các phương pháp điều trị thường khác nhau. Trẻ nhiễm HIV cũng có các vấn đề về hội nhập xã hội riêng.
Dịch tễ học về nhiễm HIV ở trẻ sơ sinh và trẻ em
- Ở Mỹ, trẻ em có thể nhiễm HIV sớm như ở người lớn nhưng không được chẩn đoán trong nhiều năm. Cho đến nay, có khoảng 10.000 trường hợp đã được báo cáo ở trẻ em và thanh thiếu niên trẻ, chỉ chiếm 1% trong tổng số trường hợp. Trong năm 2018, < 100 trường hợp mới được chẩn đoán ở trẻ < 13 tuổi .
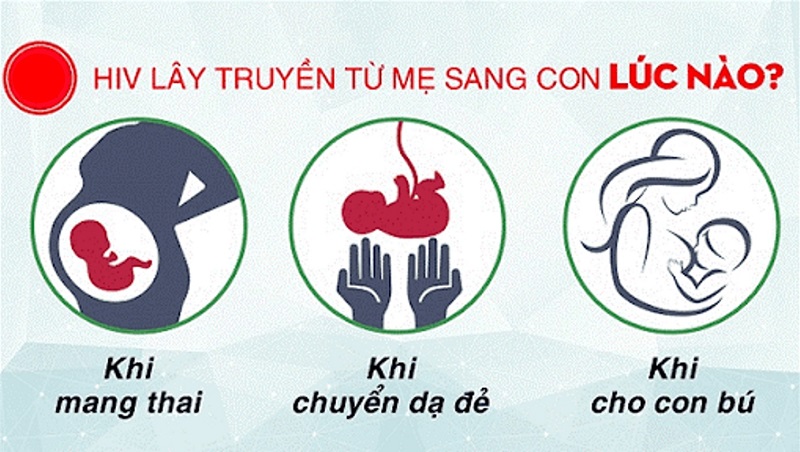
- Hơn 95% trẻ em nhiễm HIV ở Hoa Kỳ là do lây truyền từ mẹ sang con, trước, trong hoặc sau sinh (lây truyền theo chiều dọc). Phần lớn số còn lại (bao gồm cả trẻ em mắc chứng bệnh hemophilia hoặc các rối loạn đông máu khác) là do truyền máu hoặc các chế phẩm máu bị nhiễm virus. Một vài trường hợp là do trẻ bị lạm dụng tình dục. Tỷ lệ lây truyền theo chiều dọc (truyền từ mẹ sang con) đã giảm đáng kể ở Hoa Kỳ từ khoảng 25% vào năm 1991 (kết quả > 1600 trẻ em bị nhiễm bệnh mỗi năm) xuống còn ≤ 1% vào năm 2018 (chỉ có khoảng 100 trẻ em bị nhiễm bệnh mỗi năm). Sự lây truyền theo chiều dọc đã được giảm đi nhờ xét nghiệm sàng lọc huyết thanh cho tất cả phụ nữ có thai, điều trị cho những phụ nữ mang thai bị nhiễm HIV trong thai kỳ và khi sinh, và nhờ cung cấp thuốc dự phòng ngắn hạn cho trẻ sơ sinh phơi nhiễm.
- Tuy nhiên, tổng số thanh thiếu niên và thanh niên (từ 13 đến 24 tuổi) nhiễm HIV ở Mỹ tiếp tục tăng bất chấp thành công đáng kể trong việc giảm tỉ lệ nhiễm HIV chu sinh. Sự gia tăng nghịch lý này là kết quả của sự tăng tỉ lệ sống của trẻ bị nhiễm HIV chu sinh và tăng số ca nhiễm mới HIV ở thanh thiếu niên và thanh niên, mắc phải do lây truyền qua đường tình dục (đặc biệt là ở thanh niên nam có quan hệ tình dục đồng giới). Giảm lây truyền HIV trong nhóm nam thanh niên có quan hệ tình dục đồng giới vẫn tiếp tục là mục tiêu quan trọng của các nỗ lực kiểm soát HIV trong nước trong khi tiếp tục giảm lây truyền theo chiều dọc.
- Trên toàn thế giới, có khoảng 1.7 triệu trẻ em bị nhiễm HIV (4% tổng số ca bệnh trên toàn thế giới). Mỗi năm có khoảng 160.000 trẻ em bị nhiễm bệnh (khoảng 9% số ca nhiễm mới) và khoảng 100.000 trẻ em chết. Mặc dù vậy, những chương trình mới được tạo ra để cung cấp liệu pháp kháng retrovirus (ART) cho phụ nữ có thai và trẻ em đã làm giảm mỗi năm 33 đến 50% số ca nhiễm mới và tử vong ở trẻ em trong vài năm qua . Tuy nhiên, trẻ em bị nhiễm HIV vẫn không nhận được thuốc kháng virus ARV thường xuyên như người lớn. Vì vậy, cắt đứt con đường lây truyền thẳng đứng và cung cấp những liệu pháp điều trị cho trẻ nhiễm HIV vẫn là hai mục tiêu quan trọng nhất trong điều trị nhiễm HIV ở trẻ em trên toàn cầu.
Sự lây truyền HIV
Nguy cơ lây nhiễm cho trẻ sơ sinh có mẹ nhiễm HIV mà không điều trị ARV trong thai kỳ được ước tính là 25% (khoảng từ 13 đến 39%).
Các yếu tố nguy cơ cho lây truyền theo chiều dọc bao gồm:
- Mẹ mắc HIV giai đoạn sơ nhiễm trong thời kỳ mang thai hoặc cho con bú (nguy cơ chính)
- Nồng độ RNA của virus trong huyết tương cao (nguy cơ chính)
- Mẹ có bệnh đang tiến triển
- Số lượng tế bào T CD4+ ngoại vi thấp ở người mẹ
Sự vỡ nứt kéo dài của màng nhau thai không còn được coi là một yếu tố nguy cơ quan trọng.
Mổ đẻ chủ động trước khi bắt đầu chuyển dạ làm giảm nguy cơ lây truyền từ mẹ sang con (MTCT). Tuy nhiên, rõ ràng là việc lây truyền từ mẹ sang con đã được giảm đáng kể bằng cách cung cấp ARV phối hợp, thường bao gồm zidovudine (ZDV), cho bà mẹ và trẻ sơ sinh . Liệu pháp đơn trị ZDV làm giảm MTCT từ 25% xuống còn khoảng 8%, và liệu pháp ARV kết hợp hiện tại làm giảm tới ≤ 1%.
HIV đã được phát hiện ở cả tế bào và các mảnh tế bào tự do trong sữa mẹ. Tỷ lệ lây truyền qua cho con bú là khoảng 6/100 trẻ bú mẹ/năm. Ước tính về nguy cơ lây truyền qua cho con bú là 12-14% tuỳ thuộc vào thời gian cho con bú của bà mẹ. Nguy cơ lây truyền qua sữa mẹ là lớn nhất ở những bà mẹ có nồng độ RNA virus trong huyết thanh cao (ví dụ những phụ nữ bị nhiễm bệnh trong khi mang thai hoặc trong thời gian cho con bú).
Tài liệu tham khảo về dịch tễ
- Centers for Disease Control and Prevention: HIV Surveillance Report, 2018 (Updated). Vol. 31. Xuất bản tháng 5 năm 2020. Truy cập ngày 15 tháng 6 năm 2020.
Phân loại nhiễm HIV ở trẻ sơ sinh và trẻ em
Nhiễm HIV gây ra nhiều loại bệnh, trong đó AIDS là trầm trọng nhất. Các hệ thống phân loại trước đây của Trung tâm Kiểm soát và Phòng ngừa dịch bệnh (CDC) dựa theo sự tiến triển của các triệu chứng lâm sàng và sự suy giảm của hệ miễn dịch. Những phân loại lâm sàng và miễn dịch này đang trở nên ít có liên quan hơn trong thời đại liệu pháp ARV kết hợp. Khi ARV được thực hiện theo quy định, nó hầu như luôn làm giảm các triệu chứng và tăng số lượng tế bào T CD4. Các danh mục này hữu ích nhất cho nghiên cứu lâm sàng và để mô tả mức độ nghiêm trọng của bệnh tật tại thời điểm chẩn đoán ở trẻ em < 13 tuổi. Đối với thanh thiếu niên ≥ 13 tuổi và người lớn, các hệ thống phân loại mới hơn hiện nay chỉ sử dụng số tế bào T CD4+ là thành phần chính để phân loại giai đoạn trừ khi có các tình trạng định nghĩa AIDS (ví dụ nhiễm trùng cơ hội) .
Phân loại theo lâm sàng ở trẻ em < 13 tuổi ( xem Bảng: Phân loại lâm sàng cho trẻ nhiễm HIV < 13 tuổi) dựa trên sự hiện diện hoặc vắng mặt của một số bệnh nhiễm trùng cơ hội hoặc ung thư. Các loại này là:
- N = Không triệu chứng
- A = Triệu chứng nhẹ
- B = Triệu chứng vừa
- C = Triệu chứng nặng
Phân loại miễn dịch (giai đoạn nhiễm HIV) ở trẻ < 13 tuổi :
- 1 = Không có bằng chứng về sự ức chế miễn dịch
- 2 = Ức chế trung bình
- 3 = Ức chế nặng
Vì vậy, một đứa trẻ được phân loại giai đoạn B3 có thể có các triệu chứng lâm sàng vừa phải nhưng hệ miễn dịch bị ức chế nặng nề. Phân loại lâm sàng và miễn dịch tạo thành một hệ thống phân loại đơn hướng; một khi được phân loại ở một mức nào đó, trẻ em không thể được tái phân loại ở mức độ thấp hơn, bất kể cải thiện về mặt lâm sàng hay miễn dịch.
Các triệu chứng và dấu hiệu nhiễm HIV ở trẻ sơ sinh và trẻ em
Lịch sử tự nhiên ở trẻ chưa được điều trị
- Trẻ sơ sinh bị nhiễm chu sinh thường không có triệu chứng trong vài tháng đầu đời, ngay cả khi không được điều trị bằng liệu pháp ARV kết hợp. Mặc dù độ tuổi trung bình khởi phát triệu chứng là khoảng 3 tuổi, một số trẻ vẫn không có triệu chứng cho tới > 5 tuổi, và nếu được điều trị ARV thích hợp, sẽ sống sót đến tuổi trưởng thành. Trong những năm trước khi ARV ra đời, khoảng 10 đến 15% trẻ em có bệnh tiến triển nhanh, với các triệu chứng xảy ra trong năm đầu đời và tử vong xảy ra từ 18 đến 36 tháng; những trẻ này được cho là đã nhiễm HIV trước đó trong tử cung. Tuy nhiên, hầu hết trẻ em bị nhiễm trùng trong hoặc ngay sau khi sinh và có tiến triển bệnh chậm hơn (sống đến sau 5 tuổi trước khi điều trị ARV được sử dụng thường quy).
- Các biểu hiện phổ biến nhất của nhiễm HIV ở trẻ không được điều trị ARV bao gồm hạch to toàn thân, gan to, lách to, chậm phát triển, nhiễm nấm candida miệng, bệnh của hệ thần kinh trung ương (CNS) (bao gồm chậm phát triển tinh thần vận động), viêm phổi kẽ do lympho bào, nhiễm trùng cơ hội, tiêu chảy tái diễn, viêm tuyến nước bọt mang tai, bệnh cơ tim, viêm gan, bệnh thận và ung thư.
Các biến chứng của nhiễm HIV ở trẻ em
- Khi các biến chứng xảy ra, chúng thường liên quan đến các bệnh nhiễm trùng cơ hội (và hiếm khi hơn là ung thư). Liệu pháp ARV kết hợp đã làm cho những nhiễm khuẩn này trở nên ít phổ biến, và hiện nay chúng xuất hiện chủ yếu ở trẻ chưa được chẩn đoán, những trẻ chưa được điều trị ARV hay ở trẻ không tuân thủ điều trị ARV.
- Khi nhiễm trùng cơ hội xảy ra, Viêm phổi do Pneumocystis jirovecii là phổ biến nhất, thường nặng và có tỷ lệ tử vong cao. Viêm phổi do Pneumocystis có thể xảy ra sớm nhất là từ 4 đến 6 tuần tuổi nhưng chủ yếu xảy ra ở trẻ từ 3 đến 6 tháng tuổi bị nhiễm trùng trước hoặc trong khi sinh. Viêm phổi do Pneumocystis ở trẻ sơ sinh và trẻ lớn hơn được đặc trưng bởi viêm phổi lan tỏa, bán cấp với triệu chứng khó thở ngay cả khi nghỉ ngơi, thở nhanh, giảm bão hòa oxy máu, ho khan và sốt (ngược lại với trẻ em và người lớn bị suy giảm miễn dịch không do nhiễm HIV, những người này thường khởi phát đột ngột và cấp tính).
- Nhiễm trùng cơ hội khác ở trẻ bị suy giảm miễn dịch bao gồm: Viêm thực quản do nấm Candida, Nhiễm cytomegalovirus lan tỏa nhiễm herpes simplex mãn tính hoặc lan tỏa và nhiễm virut varicella-zoster, và ít phổ biến hơn như, Nhiễm Mycobacterium tuberculosis (lao) và Nhiễm M. avium, viêm ruột mãn tính do Cryptosporidium hoặc các vi sinh vật khác, và nhiễm cryptococcus hoặc Toxoplasma gondii lan tỏa hoặc có tổn thương hệ thần kinh trung ương.
- Ung thư ở trẻ bị suy giảm miễn dịch do nhiễm HIV tương đối hiếm gặp, nhưng bệnh leiomyosarcoma và một số bệnh u lympho, bao gồm u lympho thần kinh trung ương và u lympho không Hodgkin tế bào B (Burkitt) xảy ra nhiều hơn nhiều hơn so với ở trẻ có chức năng miễn dịch hoàn chỉnh. Kaposi sarcoma rất hiếm gặp ở trẻ nhiễm HIV. (Xem những ung thư thường gặp ở bệnh nhân nhiễm HIV.)
Trẻ được điều trị bằng liệu pháp kháng retrovirus kết hợp (ARV)
- ARV kết hợp đã làm thay đổi đáng kể các biểu hiện lâm sàng của trẻ nhiễm HIV. Mặc dù viêm phổi do vi khuẩn và các bệnh nhiễm khuẩn khác (như có vi khuẩn vãng lai trong máu, viêm tai giữa tái phát) vẫn xảy ra thường xuyên hơn ở trẻ nhiễm HIV, nhiễm trùng cơ hội và chậm phát triển đã ít hơn nhiều so với thời kỳ tiền ARV. Các vấn đề mới, như sự thay đổi lipid máu, tăng đường huyết, rối loạn phân bố mỡ (loạn dưỡng mỡ và chứng teo mỡ), bệnh thận và hoại tử xương đã được báo cáo; tuy nhiên, tỷ lệ mắc ở trẻ em thấp hơn ở người lớn nhiễm HIV.
- Mặc dù liệu pháp ARV kết hợp cải thiện rõ ràng kết quả phát triển tinh thần vận động, có vẻ như có một sự gia tăng về tỷ lệ các vấn đề về hành vi, phát triển tinh thần và nhận thức ở trẻ nhiễm HIV được điều trị. Chưa rõ liệu những vấn đề này gây ra bởi chính việc bị nhiễm HIV, thuốc điều trị, hay các yếu tố xã hội khác ở trẻ nhiễm HIV. Cũng như chưa rõ liệu có bất kỳ tác động nào của sự nhiễm HIV hay thuốc ARV trong những giai đoạn quan trọng của sự tăng trưởng và phát triển sẽ xuất hiện sau này trong cuộc đời của đứa trẻ hay không. Tuy nhiên, không có tác dụng nào như vậy được ghi nhận ở trẻ em bị nhiễm trùng chu sinh được điều trị bằng ARV và hiện là thanh niên. Để phát hiện các tác dụng phụ như vậy, các nhà cung cấp thuốc cần phải theo dõi trẻ nhiễm HIV theo thời gian.
Chẩn đoán nhiễm HIV ở trẻ sơ sinh và trẻ nhỏ
- Xét nghiệm kháng thể trong huyết thanh
- Xét nghiệm axit nucleic của virus (NATs, bao gồm các xét nghiệm phản ứng chuối polymerase (PCR) phát hiện DNA hoặc RNA của virus)
Các xét nghiệm đặc hiệu HIV
- Ở trẻ em > 18 tháng tuổi, chẩn đoán nhiễm HIV được thực hiện bằng cách sử dụng xét nghiệm miễn dịch kháng thể kháng nguyên HIV-1/2 thế hệ thứ 4, sau đó là xét nghiệm phân biệt kháng thể HIV-1/2 thế hệ thứ 2, và nếu cần, xét nghiệm định tính RNA HIV-1. Thứ tự xét nghiệm chẩn đoán này đã thay thế xét nghiệm miễn dịch huyết thanh và xét nghiệm Western blot. Rất hiếm khi một trẻ lớn nhiễm HIV không có kháng thể HIV vì sự giảm đáng kể gammaglobulin trong máu.
- Trẻ < 18 tháng vẫn còn kháng thể được truyền từ mẹ, gây kết quả dương tính giả ngay cả với xét nghiệm miễn dịch kháng nguyên kháng thể HIV-1/2 thế hệ thứ 4, do đó chẩn đoán phải được thực hiện bởi các xét nghiệm về virus học như xét nghiệm định tính RNA (ví dụ, khuếch đại RNA qua trung gian sao chép) hoặc các xét nghiệm phản ứng chuỗi polymerase (PCR) DNA (được gọi chung là NAT), có thể chẩn đoán khoảng 30 đến 50% trường hợp trẻ mới sinh và gần 100% trường hợp trẻ từ 4 đến 6 tháng tuổi. Nuôi cấy vi rút HIV có độ nhạy và độ đặc hiệu chấp nhận được nhưng đã được thay thế bằng NAT vì đòi hỏi kỹ thuật cao hơn và nguy hiểm hơn.
- Xét nghiệm HIV RNA định lượng (tức là xét nghiệm tải lượng vi rút trong huyết tương HIV được sử dụng để theo dõi hiệu quả điều trị) là một loại NAT, đang được sử dụng rộng rãi hơn để xét nghiệm chẩn đoán ở trẻ sơ sinh. Các xét nghiệm RNA định lượng cũng nhạy như DNA PCR ở trẻ sơ sinh không được điều trị ARV, rẻ hơn và phổ biến rộng rãi hơn các NAT khác. Tuy nhiên, phải cẩn thận khi sử dụng các xét nghiệm RNA cho chẩn đoán ở trẻ sơ sinh vì tính đặc hiệu của thử nghiệm không chắc chắn ở nồng độ RNA rất thấp (< 5.000 bản sao/ml) và sự nhạy cảm không được biết ở trẻ sơ sinh của bà mẹ đã được điều trị thuốc ức chế virus tại thời điểm sinh nở.
- Xét nghiệm miễn dịch nhanh đối với kháng thể HIV có thể được thực hiện như là các xét nghiệm chỉ điểm cho các chất bài tiết, máu toàn phần, hoặc huyết thanh và cung cấp kết quả trong vài phút đến vài giờ. Ở Mỹ, các xét nghiệm là này hữu ích nhất để xét nghiệm cho những phụ nữ chưa biết có nhiễm HIV hay không, do đó cho phép tư vấn, bắt đầu điều trị ARV để ngăn ngừa MTCT và lên kế hoạch xét nghiệm cho đứa trẻ được sinh ra. Các đơn vị chăm sóc sức khỏe khác (ví dụ như các khoa cấp cứu, phòng khám vị thành niên, các phòng khám bệnh lây truyền qua đường tình dục) và ở các nước đang phát triển cũng đạt được những lợi ích tương tự và ở các nước đang phát triển. Tuy nhiên, các test nhanh đòi hỏi các xét nghiệm để khẳng định, như xét nghiệm kháng nguyên/kháng thể thứ hai, xét nghiệm phân biệt kháng thể HIV-1/2, hoặc NAT. Các xét nghiệm để khẳng định này đặc biệt quan trọng bởi vì ở những nơi có tỷ lệ nhiễm HIV hiện hành thấp, một test nhanh có thể cho kết quả gần như toàn dương tính giả (giá trị dự đoán dương tính thấp Định lý Bayes). Xác suất trước khi xét nghiệm HIV (tức là tỷ lệ huyết thanh) càng cao thì giá trị dự đoán dương tính của xét nghiệm càng cao. Vì ngày càng có nhiều phòng thí nghiệm có thể thực hiện xét nghiệm trong ngày bằng xét nghiệm miễn dịch kết hợp kháng nguyên / kháng thể HIV-1/2 thế hệ thứ 4, nên sẽ ít cần đến các xét nghiệm miễn dịch nhanh tương đối kém nhạy hơn và ít đặc hiệu hơn.
- Trước khi tiến hành xét nghiệm HIV cho trẻ, người mẹ hoặc người giám hộ chính (và cả đứa trẻ, nếu đủ tuổi) nên được tư vấn về những nguy cơ tâm lý xã hội và những lợi ích của xét nghiệm. Cần có sự đồng thuận của bệnh nhân và phải ghi vào bệnh án, phù hợp với luật pháp và quy định của địa phương và bệnh viện. Các yêu cầu về tư vấn và đồng ý làm xét nghiệm không nên cản trở việc xét nghiệm nếu nó được chỉ định về mặt chuyên môn; kể cả khi bệnh nhân hoặc người giám hộ từ chối làm xét nghiệm, người bác sĩ vẫn phải chịu trách nhiệm về chuyên môn và luật pháp, và đôi khi phải dùng sự ủy quyền cho phép làm xét nghiệm (ví dụ lệnh của tòa án). Kết quả kiểm tra phải được thảo luận riêng với gia đình, người chăm sóc chính và đứa trẻ, nếu đủ tuổi. Nếu đứa trẻ có HIV dương tính thì phải cung cấp tư vấn thích hợp và các biện pháp chăm sóc tiếp theo. Trong mọi trường hợp, việc giữ bí mật là cốt yếu.
- Trẻ em và thanh thiếu niên đủ tiêu chuẩn chẩn đoán nhiễm HIV hoặc AIDS phải được báo cáo cho phòng y tế công cộng thích hợp.
Lịch xét nghiệm HIV đối với phơi nhiễm chu sinh
Lịch trình xét nghiệm khác nhau tùy thuộc vào việc một trẻ sơ sinh bị phơi nhiễm HIV giai đoạn đầu bởi người mẹ nhiễm HIV được coi là có nguy cơ lây truyền thấp hay cao hơn; trẻ sơ sinh có nguy cơ cao được kiểm tra thường xuyên hơn.
Nguy cơ lây truyền HIV chu sinh thấp được xác định như sau:
- Người mẹ được điều trị bằng thuốc kháng vi-rút (ARV) trong khi mang thai.
- Người mẹ đã kiểm soát tốt vi rút được thể hiện qua RNA của vi rút HIV trong huyết tương < 50 bản sao/mL gần lúc sinh.
- Không có lo ngại về việc người mẹ tuân thủ ARV.
Xét nghiệm đối với trẻ sơ sinh có nguy cơ thấp được khuyến khích ở các lứa tuổi:
- 14 đến 21 ngày
- 1 đến 2 tháng (ít nhất 2 tuần sau khi ngừng điều trị dự phòng bằng ARV)
- 4 đến 6 tháng
Nguy cơ lây truyền HIV chu sinh cao hơn được xác định là người mẹ nhiễm HIV có một hoặc nhiều yếu tố sau:
- Không được chăm sóc trước khi sinh
- Không được điều trị ARV khi mang thai
- Không được dùng thuốc kháng vi rút trước sinh và trong khi sinh
- Chỉ dùng thuốc trong khi sinh
- Bắt đầu điều trị ARV vào cuối thai kỳ (trong giai đoạn cuối tam cá nguyệt thứ 2 hoặc tam cá nguyệt thứ 3)
- Có chẩn đoán nhiễm HIV cấp tính khi mang thai
- Có tải lượng vi rút HIV trong huyết tương không xác định hoặc có thể phát hiện (≥ 50 bản sao/mL) gần sinh (đặc biệt là khi sinh qua đường âm đạo)
- Bị nhiễm HIV cấp tính hoặc nguyên phát trong thời kỳ mang thai hoặc cho con bú (trong trường hợp đó nên ngừng cho con bú)
Xét nghiệm ở trẻ sơ sinh có nguy cơ cao hơn được khuyến nghị ở các lứa tuổi:
- Sinh
- 14 đến 21 ngày
- 1 đến 2 tháng
- 2 đến 3 tháng (2 đến 6 tuần sau khi ngừng điều trị dự phòng bằng ARV)
- 4 đến 6 tháng
Một xét nghiệm dương tính cần được xác nhận ngay lập tức bằng cách làm lại xét nghiệm đó hoặc sử dụng một xét nghiệm virus khác; hai xét nghiệm dương tính xác nhận nhiễm HIV.
Nếu các xét nghiệm vi rút HIV nối tiếp âm tính ở ≥ 2 tuần và ≥ 4 tuần và không có bất kỳ bệnh nào xác định AIDS, trẻ sơ sinh được coi là không bị nhiễm (nghĩa là với độ chính xác > 95%). Nếu các xét nghiệm vi rút HIV cũng âm tính khi ≥ 4 tuần và ≥ 4 tháng, và một lần nữa trong trường hợp không có bất kỳ bệnh lý xác định AIDS nào, trẻ sơ sinh được coi là hoàn toàn không bị nhiễm (tức là, với độ chính xác khoảng 100%). Tuy nhiên, nhiều chuyên gia tiếp tục đề nghị các xét nghiệm kháng thể tiếp theo (1 xét nghiệm kháng nguyên/kháng thể khi trẻ > 18 tháng hoặc nếu không 2 xét nghiệm như thế được thực hiện từ 6 tháng đến 18 tháng) để khẳng định loại trừ nhiễm HIV và xác định sự biến đổi huyết thanh (mất các kháng thể HIV thụ động). Nếu trẻ sơ sinh < 18 tháng với xét nghiệm kháng thể dương tính nhưng xét nghiệm vi rút âm tính, có những bệnh để chẩn đoán AIDS (loại C), thì được chẩn đoán nhiễm HIV.
Các xét nghiệm khác
Một khi nhiễm HIV được chẩn đoán, các xét nghiệm khác được thực hiện:
- Số lượng tế bào T CD4+
- Số lượng tế bào T CD8+
- Nồng độ RNA virut trong huyết tương
Trẻ em bị nhiễm bệnh cần phải đếm số tế bào T CD4+ và CD8+ và nồng độ RNA virut huyết tương (tải lượng virus) để xác định mức độ bệnh, tiên lượng và hiệu quả điều trị. Số lượng CD4+ có thể bình thường (ví dụ: trên ngưỡng giới hạn theo tuổi cụ thể của loại 1 trong bảng Phân loại miễn dịch (Các giai đoạn nhiễm HIV) cho Trẻ em < 13 tuổi bị nhiễm HIV dựa trên số lượng hoặc tỷ lệ phần trăm tế bào T CD4+ cụ thể theo tuổi) ban đầu nhưng giảm sau cùng. CD8+ thường tăng lên ban đầu và thường không giảm cho đến giai đoạn muộn của nhiễm HIV. Những thay đổi này trong quần thể tế bào làm giảm tỉ số CD4+:CD8+, một đặc trưng của nhiễm HIV (mặc dù đôi khi xảy ra ở các bệnh nhiễm trùng khác). Nồng độ RNA virus trong huyết tương ở trẻ không được điều trị < 12 tháng tuổi thường rất cao (trung bình khoảng 200.000 bản sao RNA/mL). Vào khoảng 24 tháng tuổi, nồng độ virus ở trẻ không được điều trị giảm (trung bình khoảng 40.000 bản sao RNA/mL). Mặc dù khoảng nồng độ RNA của HIV rộng ở trẻ em làm cho các dữ liệu ít có khả năng dự đoán về bệnh tật và tử vong hơn ở người lớn, việc xác định nồng độ virus trong huyết tương kết hợp với số lượng CD4+ vẫn mang lại thông tin tiên lượng chính xác hơn so với việc xác định chỉ một marker. Các dấu hiệu thay thế ít tốn kém hơn như số lượng tế bào lymphocyte và nồng độ albumin huyết thanh cũng có thể dự đoán tỷ lệ tử vong do AIDS ở trẻ em, điều này có thể hữu ích ở các quốc gia đang phát triển.
Mặc dù không được đo lường thường quy, nhưng nồng độ globulin miễn dịch huyết thanh, đặc biệt là IgG và IgA, thường tăng lên đáng kể, nhưng thỉnh thoảng một số trẻ bị giảm gamma globulin máu. Bệnh nhân có thể dị ứng với các kháng nguyên xét nghiệm da.
Tiên lượng về nhiễm HIV ở trẻ sơ sinh và trẻ em
- Trong thời kỳ trước khi có ARV, 10 đến 15% trẻ em ở các nước công nghiệp và có lẽ từ 50 đến 80% trẻ em từ các nước đang phát triển đã chết trước năm 4 tuổi; tuy nhiên, với phác đồ phối hợp ARV thích hợp, hầu hết trẻ nhiễm bệnh chu sinh đều sống tốt tới tuổi vị thành niên. Ngày càng có nhiều người trong số những thanh niên bị nhiễm bệnh ở vùng quanh đó đã sinh hoặc làm cha cho con của họ.
- Tuy nhiên, nếu nhiễm trùng cơ hội xảy ra, đặc biệt là viêm phổi do Pneumocystis, bệnh lý thần kinh tiến triển, suy dinh dưỡng nặng, tiên lượng sẽ rất kém nếu không được điều trị bằng liệu pháp ARV kết hợp. Tử vong do viêm phổi do Pneumocystis dao động từ 5 đến 40% nếu được điều trị và gần 100% nếu không điều trị. Tiên lượng cũng rất kém đối với trẻ em bị phát hiện virus sớm (ví dụ khoảng 7 ngày sau sinh) hoặc có triệu chứng xuất hiện trong năm đầu đời.
- Chỉ có duy nhất một trường hợp một người lớn được ghi nhận là khỏi hoàn toàn (người đó đã được "chữa khỏi" trong > 5 năm). Người này bị nhiễm HIV đã được ghép tế bào gốc tạo máu để điều trị bệnh bạch cầu. Các tế bào hiến là đồng hợp tử cho đột biến CCR5-delta 32, làm cho các tế bào lympho hình thành có khả năng đề kháng với nhiễm HIV; sau đó, HIV vẫn không phát hiện được. Có khả năng là ARV, cắt bỏ tủy xương và bệnh ghép vật chủ cũng góp phần chữa khỏi bệnh cho người này. Những người ghép tạng nhiễm HIV khác chưa được chữa khỏi; tuy nhiên, các trường hợp tốt được ghi nhận của những trẻ sơ sinh với tạm ngừng khả năng sao chép của virus HIV đã được báo cáo. Đứa trẻ này được sinh ra từ một người mẹ nhiễm HIV chưa được điều trị ARV trước khi sinh (hoặc trong khi sinh). Bắt đầu từ ngày tuổi thứ 2, trẻ được điều trị ARV kết hợp liều cao mà chưa được biết là liệu có an toàn và hiệu quả để sử dụng trong 2 tuần tuổi đầu tiên hay không. Trẻ được điều trị ARV khoảng 15 tháng, sau đó vô tình bị gián đoạn. Tuy nhiên, ở 24 tháng tuổi, không phát hiện được RNA của virus (một sự "chữa khỏi chức năng") ở trẻ, nhưng vẫn phát hiện được đoạn DNA của HIV gắn vào nhân của tế bào chủ. Tuy nhiên, sau đó, virus HIV lại nhân bản trở lại. Một số trường hợp tương tự ở trẻ sơ sinh với sự gián đoạn tạm thời sự nhân bản của HIV đã được báo cáo; không ai khỏi bệnh hoàn toàn, và vẫn chưa biết liệu có thể chữa được hay không. Tuy nhiên, những gì được biết là nhiễm HIV là một bệnh nhiễm trùng có thể điều trị được đã tương thích với sự sống lâu dài nếu được điều trị ARV hiệu quả. Nghiên cứu trong tương lai chắc chắn sẽ khám phá ra cách để cải thiện sự dung nạp và hiệu quả của ARV và có thể giúp đạt được mục tiêu chữa khỏi bệnh. Hiện tại, điều trị ARV bị gián đoạn không được khuyến khích.
Điều trị nhiễm HIV ở trẻ sơ sinh và trẻ nhỏ
- Thuốc điều trị ARV: ARV kết hợp phổ biến nhất bao gồm 2 chất ức chế men sao chép ngược nucleoside (NRTI) cộng với chất ức chế protease (PI) hoặc chất ức chế chuyển chuỗi tích hợp (INSTI); đôi khi một chất ức chế men sao chép ngược không phải nucleoside (NNRTI) được sử dụng cùng với 2 NRTI
- Chăm sóc hỗ trợ
Do thành công của ARV kết hợp, trọng tâm hiện nay là điều trị nhiễm HIV như một căn bệnh mạn tính, giải quyết cả các vấn đề y tế và xã hội. Các vấn đề y tế lâu dài bao gồm sự cần thiết phải điều trị các biến chứng của nhiễm HIV và biến chứng liên quan đến thuốc điều trị, và giải thích sự thay đổi về dược động học và dược lực học của thuốc theo tuổi. Các vấn đề xã hội bao gồm sự cần thiết đối phó với áp lực từ bạn bè, những thanh thiếu niên không bị nhiễm bệnh, đảm bảo kết quả học tập và lựa chọn công việc thích hợp cùng giáo dục trẻ về nguy cơ lây truyền bệnh. Thanh thiếu niên thường gặp khó khăn trong việc tìm kiếm và thực hiện những lời khuyên về chăm sóc sức khoẻ cũng như cần sự giúp đỡ đặc biệt trong việc tuân thủ điều trị. Cần có sự phối hợp giữa các chuyên gia có kinh nghiệm trong việc điều trị nhiễm HIV ở trẻ em.
Chỉ định điều trị ARV ở trẻ em
(Thảo luận về thuốc và liều lượng ARV cụ thể, xem Liệu pháp điều trị bằng thuốc kháng vi-rút ở trẻ em.)
Việc bắt đầu điều trị ARV cho trẻ cũng tương tự như ở người lớn; về bản chất, tất cả trẻ em bị nhiễm HIV nên được điều trị ARV càng sớm càng tốt (bắt đầu nhanh chóng, trong vòng 1 đến 2 tuần sau khi chẩn đoán). Mục tiêu của điều trị tương tự như ở người lớn: ngăn chặn sự nhân lên của HIV (được đo bằng tải lượng vi rút trong huyết tương của HIV) và duy trì hoặc đạt được số lượng và tỷ lệ CD4+ bình thường theo tuổi với ít độc tính của thuốc nhất. Trước khi bắt đầu điều trị, bác sĩ cần đánh giá đầy đủ sự sẵn sàng của người chăm sóc và bản thân đứa trẻ để tuân thủ điều trị ARV và thảo luận về những lợi ích và nguy cơ tiềm ẩn của liệu pháp. Vì ý kiến của chuyên gia về các chiến lược điều trị thay đổi nhanh chóng, nên việc tham khảo ý kiến của các chuyên gia được khuyến khích.
Tuân thủ điều trị
Liệu pháp điều trị thuốc kháng vi-rút sẽ thành công chỉ khi gia đình và trẻ có thể tuân thủ một liệu trình điều trị phức tạp. Sự không tuân thủ điều trị không chỉ dẫn đến thất bại trong việc kiểm soát HIV mà còn dẫn đến tình trạng kháng thuốc, làm giảm các lựa pháp điều trị trong tương lai. Những yếu tố ảnh hưởng đến sự tuân thủ điều trị nên được giải quyết trước khi bắt đầu điều trị. Các rào cản bao gồm sự sẵn có và hương vị của thuốc hoặc sự trì hoãn điều trị, các tác dụng phụ của thuốc (kể cả do tương tác của thuốc với các thuốc mà trẻ đang sử dụng), các yếu tố về dược động học như cần thiết phải uống thuốc khi no hoặc khi đói và do trẻ không thể tự mình uống thuốc. Liệu pháp điều trị phối hợp mới hơn với một hay hai lần dùng thuốc mỗi ngày và các công thức làm thuốc ngon miệng hơn với trẻ có thể giúp cải thiện sự tuân thủ điều trị.
Sự tuân thủ là vấn đề đặc biệt quan trọng ở thanh thiếu niên bất kể họ đã bị nhiễm chu sinh hay đã bị nhiễm HIV sau đó qua hoạt động tình dục hoặc tiêm chích ma túy. Thanh thiếu niên có những vấn đề về xã hội phức tạp, chẳng hạn như lòng tự trọng cao, lối sống bừa bãi, sợ bị chỉ ra vì bệnh tật, và đôi khi thiếu sự hỗ trợ của gia đình, tất cả những điều này có thể làm giảm sự tuân thủ điều trị. Ngoài ra, thanh thiếu niên có thể không có khả năng hiểu được lý do tại sao thuốc là cần thiết trong thời kỳ nhiễm trùng không triệu chứng và họ có thể lo lắng rất nhiều về tác dụng phụ. Mặc dù liên hệ thường xuyên với hệ thống y tế, thanh thiếu niên nhiễm bệnh chu sinh có thể sợ hãi hoặc phủ nhận nhiễm HIV, nghi ngờ thông tin do nhóm chăm sóc sức khoẻ cung cấp và ít khi chuyển sang hệ thống chăm sóc sức khoẻ dành cho người lớn . Các phác đồ điều trị cho thanh thiếu niên phải cân bằng các vấn đề này. Mặc dù mục tiêu là để thanh thiếu niên tuân thủ một liệu trình điều trị ARV có hiệu quả cao nhất, thực tế kế hoạch điều trị nên bắt đầu bằng tập trung vào việc phòng tránh các bệnh cơ hội, cung cấp thông tin về các dịch vụ chăm sóc sức khỏe sinh sản, nhà ở và cách để học tập tốt. Một khi các thành viên chăm sóc sức khỏe tự tin rằng thanh thiếu niên đang nhận được sự hỗ trợ thích hợp, họ có thể quyết định chính xác loại thuốc ARV nào là tốt nhất.
Theo dõi
Theo dõi lâm sàng và phòng thí nghiệm là quan trọng để xác định độc tính của thuốc và thất bại trong điều trị.
- Khi bắt đầu điều trị ARV (và nếu thay đổi phác đồ điều trị ARV): Khám thực thể, đánh giá tuân thủ, công thức máu, các giá trị hóa học trong huyết thanh bao gồm điện giải, xét nghiệm gan và thận, tải lượng vi rút trong huyết tương HIV, số lượng tế bào lympho CD4+ và đối với trẻ em gái vị thành niên là thử thai
- 3 đến 4 tháng một lần: Khám thực thể, đánh giá tuân thủ, công thức máu, các giá trị hóa học huyết thanh, bao gồm điện giải đồ, xét nghiệm gan và thận, tải lượng vi rút trong huyết tương HIV và số lượng tế bào lympho CD4+
- 6 đến 12 tháng một lần: Lipid máu và tổng phân tích nước tiểu
Xét nghiệm kiểm tra gen kháng thuốc của HIV nên được thực hiện khi bắt đầu điều trị hoặc khi đổi thuốc ARV nếu việc thất bại trong điều trị được nghĩ nhiều là do virus.
Nếu dùng abacavir, phải kiểm tra trạng thái HLA-B*5701; abacavir chỉ nên dùng cho những bệnh nhân có HLA-B*5701 âm tính. Xét nghiệm này thường được thực hiện khi bắt đầu chăm sóc để biết được độ an toàn của việc sử dụng abacavir trong tương lai.
Nếu trẻ có tình trạng điều trị ổn định, chẳng hạn như RNA HIV không thể phát hiện được và số lượng tế bào lympho CD4+ đã được bình chỉnh theo lứa tuổi bình thường, không có dấu hiệu lâm sàng về ngộ độc thuốc trong ít nhất 12 tháng và hệ thống hỗ trợ gia đình ổn định, nhiều bác sĩ lâm sàng sẽ kéo dài khoảng thời gian xét nghiệm thành mỗi 6 tháng. Tuy nhiên, nên thăm khám lâm sàng mỗi 3 tháng để bác sĩ lâm sàng có cơ hội xem xét tuân thủ điều trị, theo dõi tăng trưởng và triệu chứng lâm sàng, và chỉnh liều lượng thuốc ARV theo cân nặng khi cần.
Vấn đề hòa nhập của trẻ em nhiễm HIV
- Một đứa trẻ bị nhiễm HIV sẽ ảnh hưởng đến toàn bộ gia đình. Nên thử nghiệm huyết thanh học của anh chị em và cha mẹ. Bác sĩ phải giáo dục và tư vấn cho người bệnh và gia đình trong suốt quá trình điều trị.
- Trẻ bị nhiễm HIV nên được dạy về cách vệ sinh cá nhân và cách hành xử để giảm nguy cơ lây nhiễm cho người khác. Khi nào đứa trẻ được cho biết về căn bệnh và cho biết với mức độ nào thì tùy thuộc vào độ tuổi và sự trưởng thành của đứa bé. Trẻ lớn hơn và vị thành niên nên được thông báo về chẩn đoán và khả năng lây truyền qua đường tình dục và nên được tư vấn một cách thích hợp. Gia đình có thể không muốn cho những người ngoài biết vì nó có thể tạo ra sự kì thị. Thường có cảm giác tội lỗi. Các thành viên trong gia đình, bao gồm cả trẻ em, có thể bị trầm cảm và cần được tư vấn.
- Vì lây nhiễm HIV không mắc phải qua các hình thức tiếp xúc điển hình xảy ra giữa trẻ em (ví dụ: qua nước bọt hoặc nước mắt), trẻ em nhiễm HIV nên được phép đến trường mà không bị hạn chế. Tương tự như vậy, không có lý do nào để hạn chế việc chăm sóc, nuôi dưỡng, nhận làm con nuôi trẻ nhiễm HIV. Những trường hợp có thể gây tăng nguy cơ lây nhiễm với ngườikhác (ví dụ: bị cắn mạnh hoặc có vết thương da rỉ huyết tương, chảy dịch màkhông thể che phủ được) có thể cần có các biện pháp phòng ngừa đặc biệt.
- Số cán bộ nhân viên trong nhà trường biết về bệnh của đứa trẻ nên được giữ ở mức tối thiểu nhưng vẫn đủ để đảm bảo chăm sóc phù hợp cho trẻ. Gia đình có quyền thông báo cho nhà trường, nhưng những người tham gia chăm sóc và giáo dục trẻ bị nhiễm bệnh phải tôn trọng quyền riêng tư của trẻ. Tiết lộ thông tin chỉ nên được thực hiện khi có sự đồng ý của cha mẹ hoặc người giám hộ hợp pháp và sự đồng ý của trẻ (nếu trẻ đã đủ tuổi).
Tiêm chủng
- Tiêm chủng theo lịch tiêm chủng quốc gia vẫn được khuyến cáo cho trẻ bị nhiễm HIV, nhưng có một số trường hợp ngoại lệ. Ngoại lệ chính là vacxin virus và vi khuẩn sống giảm độc lực (ví dụ, bacille Calmette–Guérin [BCG]) nên tránh hoặc chỉ nên được sử dụng trong một số trường hợp nhất đinh ( xem Bảng: Những cân nhắc để sử dụng vắc xin sống ở trẻ em nhiễm HIV). Ngoài ra, 1 đến 2 tháng sau khi liều cuối cùng của Vắc xin viêm gan B, trẻ nhiễm HIV nên được thử nghiệm để xác định xem mức độ kháng thể đối với kháng nguyên bề mặt viêm gan B (anti-HBs) có đạt mức bảo vệ (≥ 10 mIU/mL). Trẻ em và thanh thiếu niên <18 tuổi liên hợp phế cầu khuẩn 13-valent (PCV-13) cũng như vắc-xin polysaccharide phế cầu (PPSV). Một số khuyến cáo điều trị sau phơi nhiễm cũng khác nhau. Gần đây, tiêm chủng vắc xin liên hợp não mô cầu bốn giá đã được khuyến nghị sử dụng thường quy và bổ sung cho trẻ em, thanh thiếu niên và người lớn nhiễm HIV .
- Vắc xin phòng bại liệt đường uống và vắc xin cúm giảm độc lực không nên tiêm, tuy nhiên, nên tiêm vắc xin bại liệt bất hoạt theo lịch định kỳ, và tiêm vắc xin cúm bất hoạt nên được tiêm hàng năm.
- Vắc xin sởi quai bị rubella (MMR) sống và vắc xin thủy đậu không nên tiêm cho trẻ có biểu hiện ức chế miễn dịch nặng. Tuy nhiên, vắc xin MMR và varicella-zoster (VZV) (riêng biệt, không kết hợp như vắc xin MMRV) có thể được cấp cho bệnh nhân không có triệu chứng theo lịch tiêm chủng thông thường và cho bệnh nhân có triệu chứng HIV nhưng không bị suy giảm miễn dịch nghiêm trọng (nghĩa là không thuộc nhóm 3 [ xem Bảng: Phân loại miễn dịch (Các giai đoạn nhiễm HIV) cho trẻ nhiễm HIV < 13 tuổi dựa trên số lượng hoặc tỉ lệ phần trăm tế bào T CD4+ theo tuổi cụ thể], bao gồm cả việc có tỷ lệ tế bào T CD4+ ≥ 15%). Nếu có thể, vắc-xin MMR và VZV nên được bắt đầu tiêm từ 12 tháng tuổi ở bệnh nhân có triệu chứng để tăng khả năng đáp ứng miễn dịch, tức là trước khi hệ miễn dịch suy giảm. Liều thứ 2 của mỗi liều có thể được tiêm sớm nhất là 4 tuần sau đó để cố gắng gây chuyển đổi huyết thanh càng sớm càng tốt, mặc dù thông thường, khoảng cách 3 tháng giữa các liều vắc-xin varicella được ưu tiên ở trẻ em < 13 tuổi không bị nhiễm bệnh. Nếu nguy cơ bị sởi tăng lên, chẳng hạn như trong đợt dịch, văcxin sởi nên được tiêm ở tuổi sớm hơn, như 6-9 tháng.
- Vắc-xin rotavirus sống đường uống có thể được tiêm cho trẻ sơ sinh nhiễm hoặc phơi nhiễm HIV theo lịch trình thường lệ. Dữ liệu về độ an toàn và hiệu quả của thuốc ở trẻ nhiễm HIV có triệu chứng còn ít, nhưng nhìn chung có lợi cho việc tạo miễn dịch, đặc biệt ở những nơi mà rotavirus gây tử vong đáng kể.
- Vắcxin BCG không được khuyến cáo ở Mỹ vì đây là một khu vực có tỷ lệ lưu hành lao (TB) thấp. Tuy nhiên, ở những nơi khác trên thế giới, đặc biệt là ở các nước đang phát triển có tỷ lệ hiện mắc lao cao, BCG thường được sử dụng; nhiều nước này cũng có tỷ lệ phụ nữ có thai nhiễm HIV hiện hành cao. Vắc xin BCG là vắc xin sống đã gây ra một số tác hại ở trẻ nhiễm HIV nhưng có thể bảo vệ những trẻ không bị nhiễm HIV và thậm chí một số trẻ nhiễm HIV khỏi bị mắc lao. Do đó, Tổ chức Y tế Thế giới (WHO) hiện khuyến cáo rằng trẻ em bị nhiễm HIV, ngay cả khi không có triệu chứng, không nên chủng ngừa BCG nữa. Tuy nhiên, BCG có thể được dùng cho trẻ sơ sinh không có triệu chứng mà không biết được tình trạng nhiễm HIV được sinh ra từ mẹ bị nhiễm HIV, tùy thuộc vào tỷ lệ mắc bệnh lao và HIV trong khu vực cụ thể. BCG cũng có thể được cung cấp cho trẻ sơ sinh không có triệu chứng sinh từ mẹ không rõ tình trạng nhiễm HIV.
- Ở một số vùng trên thế giới, trẻ em thường được tiêm vắc xin sốt vàng; nó chỉ nên dùng cho những người không bị ức chế miễn dịch nặng.
- Vì trẻ có triệu chứng nhiễm HIV thường có phản ứng miễn dịch kém với văcxin, nên được coi là dễ bị tổn thương khi chúng được tiếp xúc với một loại bệnh có thể phòng ngừa được vắc-xin (như sởi, uốn ván, thủy đậu) bất kể lịch sử tiêm chủng của trẻ. Những đứa trẻ như vậy nên được chủng ngừa thụ động với globulin miễn dịch IV. Globulin miễn dịch IV cũng nên được tiêm cho bất kỳ thành viên nào trong gia đình chưa được chủng ngừa tiếp xúc với bệnh sởi.
- Trẻ không bị mắc bệnh sống chung với người nhiễm HIV có triệu chứng nên được tiêm vắc-xin bại liệt bất hoạt hơn là vắc xin bại liệt đường uống. Có thể tiêm vắc xin cúm (vô hiệu hóa hoặc sống), tiêm chủng vắcxin MMR, varicella và rotavirus vì các vắc-xin này thường không truyền virut. Những người trưởng thành có tiếp xúc với gia đình người bệnh nên chủng ngừa cúm hàng năm (không hoạt động hoặc sống) để giảm nguy cơ truyền bệnh cúm cho người nhiễm HIV.
Chuyển sang Chăm sóc Người lớn
Việc chuyển đổi thanh thiếu niên nhiễm HIV từ mô hình chăm sóc sức khoẻ trẻ em sang mô hình chăm sóc sức khoẻ dành cho người lớn cần thời gian và lập kế hoạch trước. Quá trình này rất linh động không chỉ đơn thuần là chuyển luôn đến phòng khám hoặc văn phòng chăm sóc người lớn. Mô hình chăm sóc sức khoẻ trẻ em có xu hướng tập trung vào gia đình, và nhóm chăm sóc bao gồm một nhóm các bác sĩ, y tá, nhân viên xã hội và các chuyên gia về sức khoẻ tâm thần; trẻ nhiễm bệnh chu sinh có thể được chăm sóc bởi một nhóm như vậy trong suốt cuộc đời của họ.
Ngược lại, mô hình chăm sóc người lớn điển hình dành cho người lớn có xu hướng tập trung vào từng cá nhân, và các bác sĩ có những phòng khám riêng đòi hỏi bệnh nhân phải đi khám thường xuyên. Các bác sĩ tại các trạm y tế và các cơ sở chăm sóc người lớn thường quản lý khối lượng bệnh nhân lớn, và hậu quả của sự chậm trễ hoặc các cuộc hẹn bỏ lỡ (mà có thể được phổ biến hơn ở thanh thiếu niên) là nghiêm ngặt hơn. Cuối cùng, những thay đổi về bảo hiểm ở thanh thiếu niên hoặc người trẻ cũng có thể làm phức tạp việc chuyển tiếp chăm sóc y tế. Cần lên kế hoạch chuyển đổi trong nhiều tháng và để thanh thiếu niên thảo luận với bác sĩ nhi khoa và nội khoa để có thể chuyển đổi điều trị thành công. Một số nguồn lực để chuyển đổi thanh thiếu niên nhiễm HIV sang chăm sóc sức khoẻ người lớn hiện đã có tại Học viện Nhi khoa Hoa Kỳ .
Phòng ngừa nhiễm HIV ở trẻ sơ sinh và trẻ em
Để phòng ngừa sau khi tiếp xúc, xem Dự phòng sau phơi nhiễm (PEP).
Phòng ngừa lây truyền chu sinh
Điều trị ARV trước khi sinh nhằm tối ưu hóa sức khoẻ của bà mẹ, cắt đứt con đường lây truyền MTCT, và giảm thiểu độc tính của thuốc. Tại Hoa Kỳ và các nước khác, nơi có thuốc ARV và xét nghiệm HIV, điều trị bằng thuốc ARV là tiêu chuẩn cho tất cả phụ nữ mang thai nhiễm HIV (xem điều trị nhiễm HIV ở người lớn). Xét nghiệm HIV nhanh cho phụ nữ mang thai trong phòng chờ đẻ có thể được thực hiện ngay nếu không có giấy chứng nhận huyết thanh của họ.
Tất cả phụ nữ có thai nhiễm HIV nên bắt đầu điều trị bằng ARV kết hợp để ngăn ngừa MTCT, cũng như cho chính sức khoẻ của họ, càng sớm càng tốt ngay khi được chẩn đoán nhiễm HIV được thực hiện và họ sẵn sàng tuân thủ điều trị ARV. ARV kết hợp được tiếp tục trong suốt thai kỳ. Mang thai không phải là chống chỉ định của phác đồ điều trị ARV phối hợp; đặc biệt, cả dolutegravir và efavirenz đều không bị chống chỉ định trong tam cá nguyệt thứ nhất. Mặc dù một thử nghiệm lâm sàng ở Botswana cho thấy mối liên hệ giữa việc tiếp xúc với dolutegravir ở trẻ sơ sinh và sự gia tăng nhỏ dị tật ống thần kinh ở trẻ sơ sinh, nhưng vẫn chưa rõ liệu sự gia tăng này thực sự là do dolutegravir hay do một yếu tố khác, chẳng hạn như thiếu folate. Phần lớn các chuyên gia đều tin rằng những phụ nữ nhiễm HIV đã điều trị ARV phối hợp khi mang thai nên tiếp tục liệu pháp đó ngay cả trong giai đoạn đầu tam cá nguyệt thứ nhất.
Việc mổ đẻ chủ động trước khi bắt đầu chuyển dạ được khuyến cáo nếu tải lượng virus HIV ở mẹ là > 1000 copies/mL. Nếu cuộc chuyển dạ đã bắt đầu, không chắc chắn liệu việc mổ lấy thai sẽ làm giảm MTCT.
Trong khi chuyển dạ, cho dùng ZDV với liều 2 mg/kg đường tĩnh mạch trong giờ đầu tiên và sau đó 1 mg/kg/giờ đường tĩnh mạch cho đến khi sinh cho những phụ nữ có ≥ 1 trong các tình trạng sau:
- Tải lượng vi rút trong huyết tương HIV gần đây > 1000 bản sao/mL
- Tải lượng vi rút trong huyết tương HIV không xác định gần sinh
- Được cho là không tuân thủ điều trị ARV
Hiện nay, nhiều chuyên gia cho rằng không cần dùng ZDV đường tĩnh mạch trong khi chuyển dạ đối với những phụ nữ điều trị ARV phối hợp đã đạt được tải lượng vi rút HIV trong huyết tương < 50 bản sao/mL gần sinh. Tuy nhiên, ZDV đường tĩnh mạch nên được xem xét cho những phụ nữ có tải lượng vi rút từ 50 đến 999 bản sao/mL tại hoặc gần sinh; nó có thể mang lại khả năng bảo vệ bổ sung chống lại tình trạng lây truyền chu sinh.
Sau khi sinh, điều trị ARV phối hợp được tiếp tục cho tất cả phụ nữ, kể cả những người trước đó chưa được điều trị ARV.
Tất cả trẻ sơ sinh phơi nhiễm với HIV phải được dùng phác đồ điều trị bằng ARV sau sinh để giảm nguy cơ lây nhiễm HIV. Điều trị nên bắt đầu càng sớm càng tốt, tốt nhất là trong vòng 6 đến 12 giờ sau khi sinh. Phác đồ điều trị bằng ARV được xác định dựa trên các yếu tố nguy cơ lây truyền HIV chu sinh của bà mẹ và trẻ sơ sinh .
Các phác đồ dự phòng được phân loại là:
- Dự phòng bằng ARV: Một hoặc nhiều loại thuốc ARV được dùng cho trẻ sơ sinh có nguy cơ thấp (< 0,5 đến 1%).
- Điều trị HIV theo kinh nghiệm: Phác đồ hai hoặc ba loại thuốc được dùng cho trẻ sơ sinh có nguy cơ cao hơn (1 đến 25%) để dự phòng, cũng là dùng điều trị sơ bộ cho những trẻ sau này được xác nhận nhiễm HIV.
Trẻ sơ sinh có nguy cơ thấp là đối tượng được điều trị dự phòng bằng ARV. Những trẻ này bao gồm những trẻ sơ sinh đủ tháng được sinh ra từ những phụ nữ đã được kiểm soát vi rút tốt bằng ARV (thể hiện bằng tải lượng vi rút trong huyết tương HIV < 50 bản sao/mL) gần sinh và không có lo ngại nào liên quan đến việc tuân thủ ARV. Trẻ có nguy cơ thấp nên được cho dùng điều trị dự phòng ARV bằng ZDV 4 mg/kg, uống hai lần mỗi ngày trong 4 tuần đầu đời. ZDV là trụ cột của dự phòng cho trẻ sơ sinh và được sử dụng cho tất cả trẻ sơ sinh của phụ nữ nhiễm HIV bất kể các yếu tố nguy cơ.
Trẻ sơ sinh có nguy cơ cao hơn được điều trị HIV theo kinh nghiệm (xem bảng Xử trí bằng thuốc kháng vi rút cho trẻ sơ sinh theo nguy cơ lây nhiễm HIV), với phác đồ hai thuốc ZDV trong 6 tuần và nevirapine cho 3 liều, hoặc với phác đồ độ ba thuốc. Một số chuyên gia chọn phác đồ dự phòng hai thuốc nếu tải lượng vi rút HIV trong huyết tương của mẹ < 200 đến 400 bản sao/mL. Phác đồ ba loại thuốc bao gồm 6 tuần zidovudine, lamivudine, và nevirapine (liều điều trị) hoặc raltegravir (để biết liều lượng, xem bảng Liều lượng thuốc kháng retrovirus cho trẻ sơ sinh có phơi nhiễm HIV chu sinh). Rất ít thuốc ARV (đặc biệt là ZDV, nevirapine, lamivudine và raltegravir) được coi là an toàn và hiệu quả đối với trẻ sơ sinh < 14 ngày tuổi sau sinh, và vẫn còn ít loại thuốc (chỉ zidovudine, lamivudine và nevirapine) có dữ liệu về liều dùng cho trẻ sinh non. Chưa rõ phác đồ điều trị ARV tối ưu cho trẻ sơ sinh sinh ra từ phụ nữ có vi rút kháng thuốc ARV.
Trẻ sơ sinh sau đó có kết quả xét nghiệm vi rút HIV dương tính sẽ được điều trị ARV với ba loại thuốc. Một chuyên gia về nhiễm HIV ở trẻ em hoặc bà mẹ cần được tư vấn ngay lập tức (xem thông tin tại AIDSinfo hoặc tại Trung tâm tư vấn bác sĩ lâm sàng quốc gia). Các bác sĩ lâm sàng cũng có thể gọi đến Đường dây nóng Dịch vụ Giới thiệu và Tư vấn HIV chu sinh theo số 1-888-HIV-8765 (1-888-448-8765) nếu có các câu hỏi liên quan đến các can thiệp nhằm giảm lây truyền HIV theo chiều dọc và chẩn đoán sơ sinh.
Nuôi con bằng sữa mẹ (hoặc hiến cho ngân hàng sữa) là không được áp dụng đối với phụ nữ nhiễm HIV ở Hoa Kỳ và các nước khác, nơi có sẵn các nguồn cung cấp thay thế an toàn và giá cả phải chăng. Tuy nhiên, ở những nước có bệnh truyền nhiễm và suy dinh dưỡng là những nguyên nhân chính gây tử vong ở trẻ nhỏ, sữa mẹ an toàn và giá cả phải chăng không có sẵn, việc cho con bú sữa mẹ để bảo vệ chống lại các nguy cơ tử vong do hô hấp và nhiễm trùng đường tiêu hoá có thể làm cân bằng nguy cơ lây truyền HIV. Ở những nước đang phát triển này, WHO khuyến cáo những bà mẹ nhiễm HIV tiếp tục cho con bú trong 6 tháng đầu đời và sau đó nhanh chóng cai sữa cho trẻ ăn.
Việc nhai, nhá trước thức ăn để bón cho trẻ, thực hiện bởi một số bà mẹ trẻ nhỏ, cũng là chống chỉ định cho phụ nữ nhiễm HIV.
Phòng ngừa lây truyền vị thành niên
- Vì thanh thiếu niên là đối tượng có nguy cơ đặc biệt nhiễm HIV, họ nên được giáo dục, tiếp cận với xét nghiệm HIV, và biết tình trạng của họ. Giáo dục nên bao gồm thông tin về các con đường lây truyền, biến chứng của nhiễm trùng, và các phương pháp phòng tránh, bao gồm hạn chế các hành vi có nguy cơ cao và hoạt động tình dục an toàn (ví dụ, luôn sử dụng bao cao su khi quan hệ tình dục và sử dụng đúng cách) cho những người hoạt động tình dục. Các nỗ lực nên đặc biệt nhắm đến mục tiêu là thanh thiếu niên có nguy cơ cao nhiễm HIV, đặc biệt là nam thanh thiếu niên da đen và nam thanh thiếu niên có quan hệ tình dục đồng giới vì đây là nhóm dân số Hoa Kỳ mới phát triển nhanh nhất trong số những người nhiễm HIV; tuy nhiên, tất cả thanh thiếu niên nên được giáo dục giảm nguy cơ.
- Ở hầu hết các tiểu bang Hoa Kỳ, cần phải có sự chấp thuận của người tham gia để xét nghiệm hoặc công bố thông tin liên quan đến HIV. Các quyết định về việc tiết lộ tình trạng HIV với bạn tình nếu không có sự đồng ý của bệnh nhân nên cân nhắc trên khả năng bệnh nhân sẽ bị bạo lực gia đình sau khi tiết lộ với bạn tình. Tuy nhiên nếu bạn tình có nguy cơ và có lý do chính đáng để nghi ngờ nguy cơ và để có biện pháp phòng ngừa, có thể yêu cầu về mặt pháp lý để tiết lộ những thông tin đó. Dự phòng trước phơi nhiêm (PrEP-xem thêm Phòng ngừa lây truyền) với sự kết hợp liều cố định của tenofovir disoproxil fumarate và emtricitabine (TDF/FTC) đang được sử dụng thường xuyên hơn cho những người bạn tình có HIV âm tính của những bệnh nhân bị nhiễm HIV. Những thanh thiếu niên lớn tuổi hơn cũng có thể nhận được PrEP, mặc dù các vấn đề về bảo mật và chi phí (với việc không hoàn trả bảo hiểm có thể) phức tạp hơn so với PrEP người lớn.
Phòng ngừa nhiễm trùng cơ hội
Đề nghị điều trị bằng thuốc dự phòng ở một số trẻ nhiễm HIV để dự phòng Viêm phổi do Pneumocystis và M. avium. Còn ít dữ liệu về việc sử dụng dự phòng nhiễm trùng cơ hội do các vi sinh vật khác, như cytomegalovirus, nấm và toxoplasma. Hướng dẫn về dự phòng những bệnh này và các nhiễm trùng cơ hội khác cũng có sẵn tại AIDSinfo.
Dự phòng chống lại Pneumocystis viêm phổi được chỉ định cho:
- Trẻ nhiễm HIV ≥ 6 tuổi có số lượng CD4+ < 200 tế bào/mcL hoặc tỷ lệ phần trăm CD4+ < 14%
- Trẻ em nhiễm HIV từ 1 đến < 6 tuổi có số lượng CD4+ < 500 tế bào/mcL hoặc tỷ lệ CD4+ < 22%
- Trẻ nhiễm HIV < 12 tháng tuổi bất kể số lượng CD4+ hay tỷ lệ phần trăm
- Trẻ sinh ra từ phụ nữ nhiễm HIV (bắt đầu từ 4 đến 6 tuần tuổi), cho đến khi nhiễm HIV được loại trừ một cách giả định (bằng 2 kết quả xét nghiệm vi rút âm tính, 1 ở ≥ 2 tuần tuổi và 1 ≥ 4 tuần tuổi) hoặc dứt khoát loại trừ (bằng 2 kết quả xét nghiệm siêu âm âm tính, 1 ở ≥ 1 tháng và 1 tuổi ≥ 4 tháng tuổi) (LƯU Ý: Đối với những định nghĩa về loại trừ HIV có giá trị, trẻ sơ sinh không được bú sữa mẹ.)
Một khi phục hồi miễn dịch bằng ARV phối hợp xảy ra, việc ngừng điều trị dự phòng viêm phổi do Pneumocystis có thể được xem xét đối với trẻ nhiễm HIV đã được điều trị ARV phối hợp trong > 6 tháng và tỷ lệ CD4+ và CD4+ vẫn cao hơn ngưỡng điều trị đã mô tả trước đây trong > 3 lần liên tiếp tháng. Sau đó, tỷ lệ phần trăm và số lượng CD4+ nên được đánh giá lại ít nhất 3 tháng một lần, và điều trị dự phòng nên được bắt đầu lại nếu đạt được các tiêu chí ban đầu.
Thuốc được lựa chọn cho dự phòng viêm phổi do Pneumocystis ở mọi lứa tuổi là trimethoprim/sulfamethoxazole (TMP/SMX) TMP 75 mg/SMX 375 mg/m2 đường uống 2 lần mỗi ngày trong 3 ngày liên tiếp/tuần (ví dụ, Thứ Hai-Thứ Ba-Thứ Tư); các lịch trình thay thế bao gồm liều tương tự 2 lần/ngày mỗi ngày, cùng liều 2 lần/ngày vào ngày xen kẽ, hoặc gấp đôi liều (TMP 150 mg/SMX 750 mg/m2) uống một lần/ngày trong 3 ngày liên tiếp/tuần. Một số chuyên gia nhận thấy việc sử dụng liều lượng dựa trên trọng lượng (TMP 2,5 đến 5 mg/SMX 12,5 đến 25 mg/kg đường uống 2 lần/ngày) là dễ dàng hơn.
Đối với những bệnh nhân không thể dung nạp được TMP/SMX, dapsone 2 mg/kg (không quá 100 mg) đường uống, một lần/ngày là một phương pháp thay thế, đặc biệt đối với những bệnh nhân < 5 tuổi. Atovaquone uống hàng ngày hoặc pentamidine dạng khí dung (300 mg qua ống hít được thiết kế đặc biệt cho trẻ em trên 5 tuổi), dùng một lần/tháng là một giải pháp thay thế bổ sung. Pentamidine IV cũng đã được sử dụng nhưng ít hiệu quả hơn và độc hơn.
Dự phòng chống lại Mycobacterium avium được chỉ định trong:
- Trẻ em ≥ 6 tuổi với số lượng CD4+ < 50 tế bào/mcL
- Trẻ em từ 2 đến 6 tuổi với số lượng CD4+ < 75 tế bào/mcL
- Trẻ em từ 1 đến 2 tuổi với số lượng CD4+ < 500 tế bào/mcL
- Trẻ em < 1 tuổi với số lượng CD4+ < 750 tế bào/mcL
Azithromycin hàng tuần hoặc clarithromycin hàng ngày là thuốc được lựa chọn, và rifabutin hàng ngày là một phương pháp thay thế.
Những điểm chính
- Hầu hết các trường hợp nhiễm HIV ở trẻ sơ sinh và trẻ em đều do từ mẹ truyền sang con (MTCT) gây ra trước hoặc trong khi sinh, hoặc từ việc cho con bú sữa mẹ ở những nước không có sữa bột cho trẻ sơ sinh an toàn và giá cả phải chăng.
- Điều trị bằng thuốc kháng retrovirus (ARV) cho mẹ có thể làm giảm tỉ lệ MTCT từ khoảng 25% thành < 1%.
- Chẩn đoán trẻ < 18 tháng bằng cách sử dụng các xét nghiệm RNA định tính (ví dụ, sự khuếch đại RNA qua trung gian sao chép) hoặc xét nghiệm phản ứng chuỗi polymerase (PCR) DNA.
- Chẩn đoán trẻ > 18 tháng sử dụng xét nghiệm miễn dịch kháng nguyên/kháng thể HIV-1/2 thế hệ 4, theo sau bằng xét nghiệm phân biệt kháng thể HIV-1/2 thế hệ thứ 2, và nếu cần, xét nghiệm định tính RNA của HIV-1.
- Khẩn cấp điều trị (sử dụng biện pháp bắt đầu nhanh) tất cả trẻ sơ sinh nhiễm HIV < 12 tháng tuổi; những người từ 1 đến < 6 tuổi bị nhiễm trùng cơ hội giai đoạn 3 xác định hoặc số lượng CD4 < 500 tế bào/mcL; và những người ≥ 6 tuổi bị nhiễm trùng cơ hội giai đoạn 3 xác định hoặc số lượng CD4 < 200 tế bào/mcL.
- Điều trị tất cả trẻ em và thanh thiếu niên nhiễm HIV khác ngay khi các vấn đề tuân thủ điều trị được đánh giá và giải thích với trẻ và người chăm sóc trẻ.
- Điều trị ARV kết hợp thường dùng các chế phẩm kết hợp có liều cố định để tăng sự tuân thủ điều trị.
- Điều trị dự phòng nhiễm trùng cơ hội dựa trên tuổi và số lượng CD4+.
Thông tin thêm
Sau đây là một số nguồn tài nguyên tiếng Anh có thể hữu ích. Vui lòng lưu ý rằng VUIKHOE247 không chịu trách nhiệm về nội dung của các tài nguyên này.
- AIDSinfo.gov: Hướng dẫn sử dụng thuốc kháng retrovirus trong lây nhiễm HIV ở trẻ em
- AIDSinfo.gov: Hướng dẫn sử dụng thuốc kháng vi rút ở người lớn và thanh thiếu niên sống chung với HIV
- AIDSinfo.gov: Hướng dẫn về Phòng ngừa và Điều trị Các Nhiễm trùng Cơ hội ở Người lớn và Thanh thiếu niên Nhiễm HIV
- AIDSinfo.gov: Dự phòng trước phơi nhiễm (PrEP)
- Các nguồn sau đây cung cấp thông tin về nhiều khía cạnh phòng ngừa, điều trị và giáo dục khác của HIV/AIDS:
- Chương trình Hướng dẫn Lâm sàng về HIV của Viện Phòng chống AIDS của Bộ Y tế Bang New York: Phổ biến các hướng dẫn lâm sàng thực tế, dựa trên bằng chứng nhằm thúc đẩy chăm sóc y tế chất lượng cho những người ở New York đang sống cùng và/hoặc có nguy cơ nhiễm HIV và một số bệnh khác
- Viện AIDS của Bộ Y tế Bang New York: Hướng dẫn dự phòng trước phơi nhiễm (PrEP), giáo dục và đào tạo để phòng chống HIV
- Viện AIDS của Bộ Y tế Bang New York: Thông tin toàn diện về tất cả các khía cạnh của HIV/AIDS, bao gồm điều trị, nhận thức xã hội, nguồn lực cho người tiêu dùng và đào tạo cho các chuyên gia
- UNAIDS: Thông tin toàn diện về cách tổ chức chỉ đạo, vận động, điều phối và cung cấp hỗ trợ kỹ thuật cần thiết để kết nối lãnh đạo từ các chính phủ, khu vực tư nhân và cộng đồng để cung cấp các dịch vụ HIV cứu mạng sống
- Trung tâm tư vấn bác sĩ lâm sàng quốc gia: Các hướng dẫn cập nhật về HIV/AIDS và các phác đồ điều trị chính để điều trị, phòng ngừa và phơi nhiễm HIV/AIDS
- Đường dây nóng Tư vấn và Giới thiệu Dịch vụ HIV chu sinh 1-888-HIV-8765 (1-888-448-8765): Tư vấn lâm sàng miễn phí 24/24 và tư vấn điều trị cho phụ nữ mang thai nhiễm HIV và trẻ sơ sinh của họ
Nguồn msdmanuals.com
Mọi thông tin trên website chỉ có tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa. Vui lòng không tự ý áp dụng, nếu không có sự đồng ý của bác sĩ điều trị.